Các thuốc chống cao huyết áp
Lịch sử: các thuốc điều trị cao huyết áp có sớm nhất gồm nhiều thuốc hiện không còn dùng trong điều trị cao huyết áp trên lâm sàng: các alkaloid của cây rễ li (veatrum) và cây ba gạc (rauwolfia), thuốc lợi tiểu thủy ngân, và các thuốc phong bế hạch. Ngay cả hydralazin, được cho phép dùng vào năm 1952, hiện cũng ít được dùng làm một thuốc điều trị cao huyết áp.
Năm 1960, các chất chẹn beta, chất chẹn alpha ngoại vi, thuốc lợi tiểu mạch, các chất ức chế men chuyển angiotensin (ACE) và các chất chẹn kênh calci (CCB) chưa có trên thị trường. Giữa những năm 1970, nhiều thuốc thuộc loại này được dùng trong lâm sàng và một chiến lược có hệ thống để điều trị cao huyết áp đã được đặt ra, có tên là phương pháp "điều trị từng bước". Chiến lược này sử dụng lợi tiểu làm thuốc hàng đầu, tiếp theo là bổ sung chất ức chế giao cảm (như: propranolol), chất giãn mạch (như: hydralazin) và cuối cùng là bổ sung hoặc thay thế bằng guanethidin.
Vào đầu những năm 1980, các chất ức chế ACE và chất chẹn kênh calci được triển khai, và những chất này, cùng với các chất chẹn beta, đều có hiệu quả chống cao huyết áp khi dùng đơn độc. Phương pháp "điều trị từng bước" cao huyết áp bị loại bỏ nhiều. Vì đã có sẵn nhiều thuốc, nên bệnh đi kèm và chi phí điều trị trở thành những vấn đề ưu tiên trong việc chọn thuốc chống cao huyết áp. Một bệnh nhân bị nhiều bệnh có thể được điều trị bằng một thuốc đơn thuần (thí dụ: chất ức chế ACE để điều trị cao huyết áp đi kèm với suy tim hoặc chất chẹn kênh calci dùng cho bệnh nhân cao huyết áp kèm theo đau thắt ngực).
Tháng 10/1992, báo cáo thứ 5 của ủy ban liên Quốc gia về Phát hiện, Đánh giá và Điều trị Cao Huyết áp (JNC V) được công bố. Báo cáo này đã gây tranh luận vì nó khuyến nghị dùng thuốc lợi tiểu hoặc chất chẹn beta làm thuốc hàng đầu cho phần lớn bệnh nhân cao huyết áp do những lợi ích của thuốc đối với tỷ lệ mắc bệnh và tử vong. Các thuốc điều trị cao huyết áp khác có thể được chấp nhận làm thuốc hàng đầu nếu thuốc điều trị cao huyết áp có lợi đối với bệnh đi kèm. Bất chấp những khuyến nghị trong báo cáo này, hình như các loại thuốc cao huyết áp khác cũng làmgiảm tỷ lệ mắc bệnh và tử vong do những tác dụng tim mạch đặc biệt mà một số thuốc có (thí dụ: tác dụng chống xơ mỡ độngmạch của các chất chẹn kênh calci, tác dụng có lợi đối với tỷ lệ tử vong của các chất ức chế ACE được dùng sau nhồi máu cơ tim) chứ không riêng gì thuốc lợi tiểu hoặc chất chẹn beta.
Báo cáo của JNC V cũng đề cập đến tần suất liều và sự hài lòng. Các thuốc tác dụng kéo dài cho phép dùng liều 1 lần hoặc 2 lần/ngày được thừa nhận là có vai trò quan trọng đối cới sự hài lòng. Hiện nay, thầy thuốc có thể chọn từ các thuốc lợi tiểu thiazid, torsemid, doxazosin, một số thuốc ức chế ACE, một số thuốc chẹn kênh calci, một số thuốc chẹn beta, hoặc minoxidil để tìm ra một thuốc có thể dùng liều 1 lần/ngày. Liều điều trị chống cao huyết áp 1 lần/tuần là khả thi với dạng clonidin qua da.
Cuối cùng, tác động của liệu pháp chống cao huyết áp đối với tỷ lệ mắc bệnh và tử vong do đột quỵ còn rõ rệt hơn việc giảm tỷ lệ mắc bệnh và tử vong thứ phát sau bệnh tim mạch. Nguyên nhân của điều này còn chưa rõ, nhưng có thể liên quan tới phì đại thất trái (LVH), một khái niệm bắt đầu được chú ý nhiều trong những năm 1990. Người ta cho rằng LVH có liên quan tới tỷ lệ tử vong do bệnh tim mạch và không phải tất cả các thuốc chống cao huyết áp đều có tác dụng giảm LVH. Khi những thuốc làm giảm LVH được sử dụng nhiều, tác động tới tỷ lệ mắc bệnh và tử vong do bệnh tim mạch thứ phát sau cao huyết áp sẽ lớn hơn.
Hiện nay, có không dưới 9 loại thuốc chống cao huyết áp bao gồm hơn 80 thuốc và ước tính 25 triệu người Mỹ đang dùng các thuốc huyết áp. Một nghiên cứu về sử dụng thuốc chống cao huyết áp từ 1982-1993 cho thấy việc dùng thuốc lợi tiểu và chất chẹn beta làm thuốc chống cao huyết áp đã giảm tương ứng từ 53% xuống 27% và từ 20% xuống 13% số thuốc chống cao huyết áp được dùng. Việc dùng chất đối kháng calci làm thuốc chống cao huyết áp tăng từ 0,3% lên 27% và việc dùng chất ức chế ACE tăng từ 0,8% lên 24%. Nếu xét đến các loại thuốc chống cao huyết áp mới này đắt hơn nhiều so với các thuốc lợi tiểu hoặc chất chẹn beta, thì việc chứng minh ưu điểm của những thuốc này vượt quá giá cả của chúng là rất quan trọng.
Cơ chế tác dụng: các thuốc chống cao huyết áp giảm huyết áp theo nhiều cơ chế khác nhau. Thuốc có thể làm thay đổi sức cản ngoại vi toàn phần (TPR), thể tích đột quỵ (SV), nhịp tim (HR) hoặc công suất tim (CO); tất cả đều dẫn tới hạ huyết áp. Những thay đổi tim mạch này là thứ phát sau nhiều tác động dược lý của thuốc bao gồm rút ion natri ra khỏi cơ trơn mạch máu (thí dụ: các thuốc lợi tiểu); cản trở renin (thí dụ: các thuốc chẹn beta), angiotensin (thí dụ: các chất ức chế ACE, losartan), hoặc aldosteron (thí dụ: spironolacton); hoặc giảm hoạt động giao cảm (thí dụ: các chất chẹn alpha, chẹn beta, reserpin, guanethidin và các chất đối kháng alpha trên hệ thần kinh trung ương).
Giãn mạch là tác dụng ưu thế nhất của thuốc chống cao huyết áp. Tác dụng này có thể chia nhỏ hơn theo phần của hệ tuần hoàn bị ảnh hưởng. Chất làm giãn tĩnh mạch (thuốc lợi tiểu, nitrat) làm giảm tiền gánh và SV. Nói chung, lợi tiểu thiazid thường có hiệu quả chống cao huyết áp rõ hơn lợi tiểu quai Henle. Chất làm giãn động mạch (chất ức chế ACE, hydralazin, minoxidil và dihydropyridin CCB) giảm hậu gánh và giảm TPR. Các chất giãn mạch hỗn hợp (các chất đối kháng alpha1 ngoại vi) giảm cả SV và TPR. Không may là có thể diễn ra tình trạng quen với tác dụng của thuốc. Một phần tác dụng chống cao huyết áp của chất ức chế ACE có thể do khả năng của bradykinin, một hợp chất giãn mạch.
Các thuốc khác có tác dụng trực tiếp trên mô tim. Tác dụng giảm lực co cơ và giảm điều nhịp của các thuốc chẹn beta và một số thuốc CCB (thí dụ: verapamil, diltiazem) làm giảm CO, nhờ đó làm hạ huyết áp.
Cuối cùng, losartan là thuốc đang nghiên cứu có tác dụng đối kháng tại thụ thể type 1 của angiotensin II. Thuốc cản trở tác dụng tim mạch của angiotensin II đã hình thành, không như các chất ức chế ACE cản trở tổng hợp angiotensin II.
Đặc điểm phân biệt: thuốc lợi tiểu, mặc dù chỉ có hiệu quả vừa phải trên lipid huyết thanh, vẫn là thuốc chống cao huyết áp quan trọng. Các thuốc lợi tiểu thiazid không đắt và có thể được dùng liều 1 lần/ngày. Tuy nhiên, vẫn còn tranh cãi về hiệu quả của các thuốc lợi tiểu quai Henle trong điều trị cao huyết áp. Trừ torsemid, thời gian tác dụng của các thuốc lợi tiểu quai Henle quá ngắn khiến chúng không trở thành thuốc chống cao huyết áp hiệu quả. (Xem thêm phần tổng quan "Các thuốc lợi tiểu").
Chất chẹn beta là thuốc chống cao huyết áp toàn diện có khá ít tác dụng phụ. Hiện nay, có không dưới 12 chất chẹn beta dùng đường uống, mặc dù không phải tất cả đều được chỉ định điều trị cao huyết áp. Các chất chẹn beta có thể được chia nhỏ theo thời gian tác dụng, đường bài xuất (thí dụ: thận so với gan), những thuốc có hoạt tính giả giao cảm nội tại hoặc chọn lọc beta1, và độ hòa tan lipid (xem thêm phần tổng quan "Các thuốc chẹn beta"). Thông thường, các chất chẹn beta có thể đồng thời điều trị cao huyết áp có kèm bệnh khác. Một số thuốc chẹn beta đã có ở dạng thuốc gốc và một số thuốc có thể dùng liều 1 lần/ngày. ảnh hưởng của thuốc trên LVH trái ngược nhau.
Các chất ức chế men chuyển angiotensin (ACE) đang trở thành nhóm thuốc tim mạch quan trọng. Mặc dù có không dưới 8 thuốc được lựa chọn từ nhóm này, nhóm thuốc này thuần nhất hơn các chất chẹn beta (xem thêm phần tổng quan "Các thuốc ức chế ACE"). Tuy nhiên, giống như các chất chẹn beta, các chất ức chế ACE cũng được dùng để điều trị đồng thời cao huyết áp và một số bệnh tim mạch chọn lọc khác. Các chất ức chế ACE làm giảm LVH và nhiều thuốc có thể được dùng liều 1 lần/ngày.
Trừ clonidin, terazosin và doxazosin, các thuốc chống cao huyết áp ức chế giao cảm không còn được dùng phổ biến. Reserpin, methyldopa, guanethidin và prazosin hiện ít được dùng trong điều trị cao huyết áp vì những phản ứng có hại không mong muốn. Terazosin được cấp phép dùng điều trị phì đại tuyến tiền liệt lành tính. Doxazosin và terazosin ít gây ngất ở liều đầu tiên so với prazossin. Clonidin là một thuốc có hiệu quả và nhiều tác dụng. Doxazosin, terazosin và clonidin làm giảm LVH và đều có thể dùng liều 1 lần hoặc 2 lần/ngày (Xem thêm phần tổng quan "Các chất chẹn alpha").
Việc lựa chọn liệu pháp điều trị chống cao huyết áp ban đầu thường dựa trên tuổi và sắc tộc của bệnh nhân. Liệu pháp lợi tiểu hoặc CCB nói chung hiệu quả trong cao huyết áp không do renin, phụ thuộc thể tích. Cao huyết áp không do renin, phụ thuộc thể tích thường gặp nhất ở bệnh nhân già và bệnh nhân người Mỹ gốc Phi. Các chất chẹn beta và chất ức chế ACE nói chung hiệu quả ở thể cao huyết áp phụ thuộc renin thường gặp ở những bệnh nhân trẻ và da trắng.
Kiểm soát glucose là rất quan trọng trong điều trị bệnh nhân đái tháo đường và các thuốc gây kém dung nạp glucose có thể làm cho việc kiểm soát khó khăn hơn. Các chất chẹn beta có thể làm giảm dung nạp glucose và che khuất các hạ đường huyết. Hạ đường huyết do dùng lợi tiểu có thể gây kém dung nạp glucose. Chất ức chế ACE và chất đối kháng thụ thể alpha1 ngoại vi có thể làm giảm tính kháng insulin.
Bệnh nhân bị hen hoặc bệnh phổi tắc nghẽn mạn tính có nguy cơ cao bị co thắt phế quản khi dùng liệu pháp chẹn beta hơn những bệnh nhân không dùng những thuốc này. Tác dụng này có thể làm nặng thêm bệnh phổi đã có từ trước. Các thuốc đặc hiệu beta1 ít gây co thắt phế quản hơn. Các CCB không làm bệnh hen trầm trọng thêm và có một số tác dụng tích cực đối với hen do gắng sức.
Bệnh tim mạch, bao gồm bệnh mạch vành với các triệu chứng đau thắt ngực, là hậu quả trầm trọng của cao huyết áp. Các thuốc giãn mạch (thí dụ: hydralazin, minoxidil) gây nhịp nhanh phản xạ, làm tăng nhu cầu oxy của tim và có thể làm trầm trọng cơn đau thắt ngực. Các thuốc như chất chẹn beta và CCB có thể giảm nhu cầu oxy và giảm gánh cho tim. Thuốc lợi tiểu và chất chẹn beta có thể làm tăng nguy cơ rối loạn lipid máu, có thể dẫn tới xơ mỡ động mạch và đau thắt ngực. Các chất ức chế ACE, chất đối kháng alpha1 và hydralazin làm giãn động mạch dẫn tới giảm hậu gánh và thích hợp cho bệnh nhân bị cao huyết áp kèm suy tim. Nếu bệnh nhân bị cao huyết áp và rối loạn chức năng tâm trương (tăng sức cản khi tống máu xuống 1 hoặc cả 2 tâm thất), nên chọn thuốc có lợi cho cả 2 bệnh. Thuốc lợi tiểu, thuốc giãn tĩnh mạch, chất ức chế ACE và CCB đều có lợi cho người rối loạn chức năng tâm trương, trong khi thuốc giãn động mạch và chất chẹn beta ít có lợi nhưng không có tác dụng phụ đáng kể.
Thuốc lợi tiểu thường được dùng trong cao huyết áp thứ phát sau bệnh thận vì huyết áp tăng có thể là do tăng thể tích. Nhìn chung, các thiazid không có hiệu quả ở những bệnh nhân có CrCl<30ml/phút. Các thuốc lợi tiểu quai Henle, indapamid và metolazon có thể dùng cho nhóm bệnh nhân này. Vì bệnh nhân suy thận có thể bị tăng kali huyết, tránh dùng chất ức chế ACE và các thuốc lợi tiểu giữ kali. Chất ức chế ACE và CCB (đặc biệt là diltiazem và nicardipin) làm giảm protein niệu trong bệnh thận do đái đường và có thể có tác dụng bảo vệ thận. Các chất ức chế ACE có thể thúc đẩy suy thận ở những bệnh nhân bị hẹp động mạch thận 1 bên hoặc 2 bên và ở những bệnh nhân bị bệnh thận từ trước.
Việc điều trị cao huyết áp mạn tính trong thời kỳ thai nghén đặt ra mối lo ngại cho sự phát triển của thai nhi. Methyldopa tỏ ra an toàn và hiệu quả trong trường hợp này. Labetalol cũng an toàn cho thai nhi. Sử dụng chất đối kháng alpha1 và nifedipin có vẻ an toàn, nhưng cần có những nghiên cứu đối chứng dài ngày. Dùng chất chẹn beta đem lại những hậu quả khác nhau đối với thai nhi, bao gồm ảnh hưởng tới sự phát triển của thai nhi. Các thuốc lợi tiểu có thể xử trí các triệu chứng liên quan tới phù phổi hoặc suy tim trong thời kỳ thai nghén nhưng sử dụng dài ngày các thuốc lợi tiểu có thể gây mất nước, rối loạn điện giải, hoặc những tác dụng phụ nguy hiểm khác đối với thai nhi. Các chất ức chế men chuyển angiotensin làm chết thai và những rối loạn khác ở bào thai.
Phản ứng có hại: những loại phản ứng có hại có liên quan tới các thuốc chống cao huyết áp. Trong thử nghiệm VA gồm 6 thuốc chống cao huyết áp được dùng đơn độc, clonidin và prazosin gây nhiều phản ứng có hại đáng kể so với placebo. Những phản ứng có hại dẫn đến phải ngừng thuốc xảy ra ở 1,1% số bệnh nhân dùng hydrochlorothiazid, 2,2% số bệnh nhân dùng atenolol, 4,8% số bệnh nhân dùng captopril, 6,4% số bệnh nhân dùng placebo, 6,5 % số bệnh nhân dùng diltiazem, 10,1% số bệnh nhân dùng clonidin, và 13,8% số bệnh nhân dùng prazosin. Việc cân nhắc tác dụng phụ của các thuốc chống cao huyết áp là rất quan trọng, nhất là khi một số thuốc có thể làm nặng thêm tình trạng của bệnh đi kèm.
Tụt huyết áp khi đứng là một tác dụng phụ nguy hiểm của liệu pháp chống cao huyết áp, dẫn đến chóng mặt, mất thăng bằng và nguy cơ ngã. Các thuốc phong bế hậu hạch, chất chủ vận alpha2 trung ương, chất đối kháng alpha1 ngoại vi và labetalol có tỷ lệ gây loại phản ứng này cao nhất. Các liệu pháp thay thế, với tỷ lệ tụt huyết áp khi đứng thấp, bao gồm thuốc lợi tiểu, chất chẹn beta, chất ức chế ACE và CCB. Những bệnh nhân cao tuổi nhạy cảm hơn với tác dụng tụt huyết áp khi đứng và ngã có thể gây hậu quả trầm trọng. Những bệnh nhân bị bệnh thần kinh, như bệnh nhân đái đường, cũng có nguy cơ cao bị hạ huyết áp khi đứng.
Nhịp tim nhanh có thể xảy ra khi dùng bất kỳ thuốc giãn mạch mạnh; như hydralazin, minoxidil và các dihydropyridin CCB. Các thuốc chống cao huyết áp khác như verapamil, diltiazem và chất chẹn beta được dùng để điều trị hoặc kiểm soát nhịp tim nhanh do nhịp nhanh trên thất bằng cách blốc dẫn truyền qua nút nhĩ thất. Vì vậy, những thuốc này có tác dụng phụ gây nhịp tim chậm. Các thuốc chống cao huyết áp khác, như chất ức chế ACE, không có tác dụng điều nhịp.
Các thuốc có tác dụng tiêu cực lên co bóp cơ tim, như chất chẹn beta, reserpin và verapamil có thể gây ra hoặc làm nặng thêm rối loạn chức năng tâm thu (tim không đủ khả năng co bóp).
Loạn lipid máu làm tăng nguy cơ bị bệnh mạch vành và mạch ngoại vi. Những bệnh nhân đái đường có nguy cơ bị các rối loạn lipid. Thuốc lợi tiểu và chất chẹn beta (trừ những thuốc có ISA) có thể làm tăng triglycerid, cholesterol, hoặc giảm các lipoprotein tỷ trọng cao. Các chất đối kháng alpha1 ngoại vi, chất chẹn kênh calci, chất chủ vận alpha2 trung ương và chất ức chế ACE không gây bất thường lipid và có thể là thuốc thay thế có hiệu quả. Mặc dù cholesterol tăng trong thời gian đầu điều trị bằng lợi tiểu thiazid, những thay đổi này không có khác biệt đáng kể so với placebo sau 1 năm điều trị.
Những tác dụng phụ trên hệ thần kinh trung ương (CNS) thường là những phản ứng hạn chế đối với việc tiếp tục liệu pháp điều trị chống cao huyết áp. Trầm cảm là một tác dụng phụ nổi bật khi điều trị reserpin, nhưng cũng có thể gặp với mức độ ít hơn khi dùng các chất chẹn beta và methyldopa. Nói chung, các thuốc có tác động trung ương sẽ gây nhiều tác dụng phụ trên CNS như lơ mơ, buồn ngủ, khô miệng, mệt mỏi, thờ ơ, nhiễu loạn giấc mơ và mất ngủ. Chất đối kháng alpha1, chất ức chế ACE và các thuốc giãn mạch có tỷ lệ tác dụng phụ trên CNS thấp.
Tăng acid uric máu có thể là hậu quả của việc dùng một số thuốc chống cao huyết áp và thúc đẩy các cơn gút. Thuốc lợi tiểu và chấtchẹn beta thường làm tăng acid uric huyết. Các chất chủ vận alpha2 trung ương, chất đối kháng alpha1 và các CCB có vẻ không làm thay đổi thanh thải acid uric. Các chất ức chế ACE có thể làm tăng thanh thải acid uric niệu, do đó ngăn ngừa chứng tăng acid uric máu. Đáng tiếc, tác dụng này làm tăng nguy cơ lắng đọng acid uric trong thận hoặc nước tiểu.
Rối loạn chức năng tình dục là một vấn đề lớn trong điều trị bằng một số thuốc chống cao huyết áp. Các thuốc ức chế ACE và CCB nói chung được coi là không ảnh hưởng tới chức năng này và nên được xem là liệu pháp điều trị hàng đầu khi có biểu hiện rối loạn chức năng tình dục. Liệt dương có thể xảy ra do dùng thuốc lợi tiểu, thuốc phong bế hậu hạch, chất đối kháng alpha1 ngoại vi, chất chủ vận alpha2 trung ương, labetalol và các thuốc chẹn beta. Không xuất tinh được chủ yếu xảy ra khi dùng chất phong bế hậu hạch, nhưng có thể xảy ra khi dùng labetalol và các thuốc chủ vận alpha2. Mất hoặc giảm tình dục chủ yếu xảy ra khi dùng các thuốc chẹn beta và labetalol, nhưng có thể xảy ra khi dùng các thuốc chủ vận alpha2, các thuốc chẹn sau hạch và indapamid. Cường dương là một biến chứng nặng của liệu pháp chống cao huyết áp và liên quan tới labetalol, hydralazin, các CCB và prazosin.
(Theo cimsi)
Mới hơn
- LƯƠNG Y NGUYỄN BÁ NHO KHẮC TINH CỦA BỆNH UNG THƯ
- Thầy thuốc đến từ Đề án 1816 hiến máu cứu người bệnh
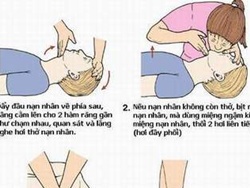
- Cách hô hấp nhân tạo và xoa bóp tim ngoài lồng ngực
- 65 năm chiến sĩ áo trắng
- Chiến thắng nỗi đau
- “Bắt bệnh” cho người chết
- “Giàng y tế” ở A Bung
- “Trái tim Đankô” của thầy thuốc làng HIV/AIDS
- Thần y trong nhà lao Côn Đảo
- Thành công từ ý chí và sự vươn lên không mệt mỏi
- Người bác sĩ giàu lòng nhân ái và sáng tạo
- Ở nơi “hạn hán nụ cười”
- Người Giàng
- “Hoa Đà” trên Cao nguyên đá
- Đông y và các bệnh thường gặp mùa lạnh
- Bệnh gút và điều trị gút trong đông y
- Bệnh nhồi máu cơ tim và bài thuốc chữa từ đông y
- Đông y điều trị rối loạn nhịp tim
- Chữa trĩ bằng Đông y
- Tự chữa bệnh trĩ bằng Đông y
- Đông y trị bệnh đau mắt đỏ
- Chữa trị rối loạn tiền đình theo Đông y
- Đông y trị chứng hoa mắt chóng mặt
- Khí công
- Mai hoa châm