Các chất Benzodiazepin
Lịch sử: Năm 1960, chlordiazepoxid được đưa ra bán và trở thành chất đầu tiên mà sau này trở thành một nhóm lớn trong những thuốc đa dụng với hệ thần kinh trung ương. Năm 1963, diazepam, trở thành chất chính trong điều trị chứng lo âu. Sau đó oxazepam, một chất chuyển hóa có tác dụng của chlordiazepoxid và diazepam được đưa ra bán như một thuốc độc lập năm 1965. Trong những năm 70, nhiều benzodiazepin được phát hiện gồm fluazepam (1970), clorazepate (1972), clonazepam (1975), prazepam (1976) và clorazepam (1977).
Ngoài tác dụng điều trị chứng lo âu, các chất benzodiazepin còn nhanh chóng trở thành các thuốc được ưa chuộng hơn các bacbiturat tác dụng ngắn, để gây ngủ. Trong khi fluazepam được sử dụng rộng rãi như một loại thuốc ngủ, thì các nhà sản xuất thuốc đã bắt đầu tìm kiếm cho các chất benzodiazepin có nửa đời thải trừ ngắn hơn đẻ tránh xa tác dụng phụ của fluazepam. Một số thuốc này được phát hiện đưa ra vào đầu những năm 80: alprrazolam và temazepam năm 1981, và triazolam năm 1982. Các benzodiazepin khác được bán ngoài thị trường bao gồm halazepam (1981), quazepam (1985), và midazolam (1985). Trong những năm 90, triazolam đã không được người sử dụng chấp thuận do những phản ứng tâm thần có hại nguy hiểm.
Các benzodiazepin thường được dùng để trị các triệu chứng có liên quan đến rối loạn lo lắng cấp tính, lo lắng liên quan đến trầm cảm, mất ngủ cấp tính không do tình trạng bệnh lý thứ phát như ngừng thở, kích động, và lo lắng xảy ra do lão suy; và dùng trị các triệu chứng liên quan đến cai nghiện rượu cấp tính. Các chất benzodiazepin cũng được dùng để hỗ trợ để giảm các vấn đề cơ xương (co cứng, tính co cứng hoặc cứng hàm (bệnh uốn ván)) và các rối loạn co giật (bao gồm tình trạng động kinh và các cơn co giật do sốt), để giảm lo âu trước khi phẫu thuật, và để an thần, gây mê nhẹ, mất trí nhớ, và an dịu thần kinh trong các chăm sóc tăng cường (ví dụ midazolam).
Nói chung, benzodiazepin dùng thay thế cho các chất barbiturat, meprobamat và các thuốc ngủ an thần khác (glutethimide, ethchlorvynol, ...) cho tất cả các chỉ định chủ yếu của chúng.
Cơ chế tác dụng: các benzodiazepin tác động tại các vị trí của limbic, vùng đồi não, và các vùng dưới đồi của hệ thần kinh trung ương và có thể gây ra các mức độ ức chế TKTW gồm an thần, gây ngủ, giãn cơ xương, và chống co giật. Các chứng cứ gần đây cho biết các benzodiazepin sử dụng các tác dụng của chúng thông qua việc tăng lượng acid gamma-aminobutyric (GABA) - phức hợp receptor benzodiazepin. GABA là chất dẫn truyền thần kinh ức chế tác động lên các typ phụ thụ thể đặc hiệu GABA-A và GABA-B. GABA-A là typ phụ thụ thể chính trong hệ thần kinh trung ương liên quan đến tác dụng lo âu và thuốc an thần.
Các thụ thể benzodiazepin phụ đặc hiệu cặp thành từng đôi với thụ thể GABA-A. 3 loại thụ thể BNZ ở trong hệ thần kinh trung ương và các mô khác; Các thụ thể BNZ1 ở trong tiểu não và vỏ não, thụ thể BNZ2 ở trong vỏ não và tủy sống, còn các thụ thể BNZ3 thì ở trong các mô ngoại vi.
Sự hoạt hóa của các thụ thể BNZ1 làm trung gian ngủ trong khi thụ thể BNZ2 có tác động giãn cơ, tác dụng chống gây co giật, điều phối vận động và trí nhớ. Các benzodiazepin gắn không đặc hiệu với BNZ1 và BNZ2 cuối cùng làm tăng tác dụng của GABA. Không như các bacbiturat hỗ trợ các đáp ứng của GABA bằng cách làm tăng thời gian mở các kênh clorua, các benzodiazepin làm tăng các tác dụng của GABA bằng cách ái lực của GABA với các thụ thể GABA. Việc gắn GABA vào vị trí làm mở kênh clorua làm cho màng tế bào phân cựccao, điều này ngăn cản kích thích thêm các tế bào.
Một kết quả thú vị và có giá trị của việc làm sáng tỏ các tác dụng dược lý của các benzodiazepin là việc lưu hành trên thị trường chất đối kháng benzodiazepin đặc hiệu, flumazenil.
Đặc điểm phân biệt: các benzodiazepin có thể được phân biệt bởi một số yếu tố trên lâm sàng quan trọng như chỉ định, dược động học, dược lực học và việc hình thành các chất chuyển hóa có tác dụng. Các chất benzodiazepin cũng có thể được chia thành các chất triazolobenzodiazepin (ví dụ: alprazolam, triazolam) và các chất phi-triazolobenzodiazepin. Cần lưu ý rằng rất nhiều chỉ định được chấp thuận đối với các benzodiazepin đặc hiệu là tuỳ ý. Nhiều benzodiazepin có thể được sử dụng rất hữu hiệu cho các chỉ dẫn tương tự nhau, bất kể nó có được cho phép sử dụng hay không. Một ngoại lệ là chỉ clonazepam được sử dụng cho các cơn động kinh nhẹ và chứng giật rung. Một ngoại lệ khác là để điều trị các rối loạn hoảng sợ, mà ở đó an thần quá mức hạn chế việc sử dụng các chất benzodiazepin ban ngày. Trong khi các chất triazolobenzodiazepin bao gồm alpazolam và triazolam gây khó chịu vào ban ngày, khi sử dụng với mục đích gây ngủ vào ban đêm, các vấn đề cai thuốc sau thời gian dài sử dụng là lớn hơn và các thuốc này gây giải ức chế lớn hơn các benzodiazepin khác.
Các benzodiazepin có thể được sử dụng để trị cai nghiện thuốc ngủ an thần và cai nghiện rượu. Các thuốc nửa đời dài, như diazepam thường được lựa chọn vì sự thải từ kéo dài giúp cho quá trình cai dần dần. Tuy nhiên lorazepam là một benzodiazepin nửa đời trung bình được sử dụng thành công. Một số thầy thuốc lâm sàng ưa thích loaepam, một benzodiazepin nửa đời ngắn không có chất chuyển hóa có tác dụng hơn là dùng diazepam hoặc chlordiazepoxid, là các thuốc tác dụng kéo dài có chất chuyển hóa có tác dụng để điều trị hoặc cai nghiện rượu bởi vì các bệnh nhân này thường bị suy yếu gan. Các benzodiazepin có tác dụng ngắn khác không có chất chuyển hóa có tác dụng gồm: oxazepam và triazepam. Và midazolam cũng có tác dụng thuốc rất ngắn, mặc dù nó có chất chuyển hóa có tác dụng, nhưng các chất chuyển hóa này có tác dụng kém hơn nhiều so với thuốc mẹ.
Trong khi các benzodiazepin có thể được phân biệt dựa trên nửa đời thải trừ của chúng, thì các thông số dược động học này không luôn luôn tiên lượng chính xác thời gian tác dụng. Midazolam, một benzodiazepin tương đối mới, được sử dụng chủ yếu để an dịu tinh thần do nửa đời và thời gian tác dụng ngắn. Midazolam có nửa đời thải trừ là 1-5 giờ và bị chuyển hóa thành các hợp chất ít hoạt tính hơn so với thuốc mẹ. Diazepam có nửa đời thải trừ là 30-60 giờ và được chuyển hóa thành một vài chất chuyển hóa có tác dụng mạnh. Mặc dù dược động học làm cho midazolam là thuốc mong muốn để an dịu tinh thần trong thời gian ngắn nhưng lợi ích của midazolam so với các benzodiazepin tác dụng dài như diazepam không được chỉ ra một cách chắn chắn. Sự hồi phục an thần có thể là nhanh như nhau giữa diazepam và midazolam. Thêm vào đó loraepam có một nửa đời thải trừ chỉ là 13 giờ, vẫn mang lại việc kiểm soát trạng thái động kinh dài hơn so với diazepam có nửa đời thải trừ dài hơn. Tuy nhiên với mục đích so sánh, các thuốc được xem như có một nửa đời thải trừ tương đối ngắn hơn gồm: alprazolam, lorazepam, midazolam, oxazepam, temazepam, và triazolam.
Trong nhóm các benzodiaazepin được sử dụng như là một loại thuốc ngủ , thì hai tài liệu lâm sàng quan trọng là: bắt đầu tác dụng lâm sàng và khoảng thời gian tác dụng. Trong nhiều năm, fluazepam là benzodiazepin chỉ được sử dụng như một thuốc ngủ. Trong khi fluazepam bị phê phán vì thời gian tác dụng kéo dài và gây khó chịu vào ban ngày, tuy nhiên nó bắt đầu tác dụng nhanh hơn temazepam có tác dụng ngắn hơn (tức là fluaepam 15-30 phút, temazepam 45-60 phút). Triazolam có cho thấy cả sự bắt đầu tác dụng nhanh và khoảng thời gian tác dụng ngắn - tuy nhiên, triazolam đắt hơn fluazepam và temazepam và liên quan đến các phản ứng có hại về tâm thần.
Phản ứng có hại: các ảnh hưởng có hại liên quan với liệu pháp benzodiazepin thường phụ thuộc vào liều và những vấn đề liên quan đến hệ thần kinh trung ương gồm nhức đầu, buồn ngủ, mất cân bằng, hoa mắt, lẫn lộn, trầm cảm, nói lắp, ngất, mệt mỏi, run, và chóng mặt. Dùng benzodiazepin với các bệnh nhân nghiện ethanol có khả năng gây độc cao do tác dụng hiệp đồng lên hệ thần kinh trung ương và ức chế hô hấp. Đôi khi sự kích thích hệ thần kinh trung ương nghịch đảo có thể xuất hiện trong liệu pháp benzodiazepin, đặc biệt là ở các bệnh nhân tâm thần và trẻ quá hiếu động. Các thuốc hay gặp nhất có kích thích nghịch đảo này hoặc giải ức chế là các thuốc của phân nhóm triazolobenzodiazepin. Trái lại, ở loraepam hiếm khi xảy ra, nếu có chỉ là giải ức chế.
Các tác dụng có hại hiếm gặp khác được báo cáo trong liệu pháp benzodiazepin bao gồm: chậm nhịp, hạ áp, phát ban, chứng mề đay, mờ mắt, song thị, bốc hoả, táo bón, nôn, buồn nôn, thay đổi tình dục, loạn chức năng gan, và đau bụng. Viêm tĩnh mạch và nghẽn mạch huyết khối hay gặp hơn ở những bệnh nhân tiêm diazepam so với bệnh nhân được tiêm các chất benzodiazepin khác. Tiêm chậm (dưới 1ml/phút) vào ven lớn hơn sẽ làm giảm các tác dụng có hại. Ngừng thở, hạ áp, và ngừng tim đã gặp ở người cao tuổi, những bệnh nhân ốm nặng hay những bệnh nhân bị tổn thương chức năng hô hấp. ức chế hô hấp cũng xuất hiện ở những bệnh nhân này trong suốt liệu pháp benzodiazepin, đôi khi gây tử vong.
Các tác dụng cai có thể gây sau liệu pháp benzodiazepin kéo dài tiếp tục. Các tác dụng cai có thể bao gồm sự trở lại của vấn đề lâm sàng trước đây (như lo lắng, mất ngủ), tăng các dấu hiệu nguy hiểm đến tính mạng, và co giâth. Các tác dụng cai được ngăn ngừa bằng cách giảm rất từ từ liều benzodiazepin (tức là qua vài tuần). Theo dõi đặc biệt thận trọng khi ngừng phạm vi liệu pháp thông thường vì đây là thời điểm xuất hiện các thay đổi thụ thể lớn nhất. Các bệnh nhân dùng các thuốc nửa đời thải trừ ngắn hoặc các bệnh nhân dùng benzodiazepin liều cao có nguy cơ nhiều nhất.
Tất cả các chất benzodiazepin gây quái thai cao. Dùng thuốc khi có thai đặc biệt trong 3 tháng đầu, làm tăng nguy cơ trẻ bị dị tật bẩm sinh và làm giảm khả năng sống sót của thai nhi. Các chất benzodiazepin thường được FDA phân vào loại nguy cơ thai nghén chủng loại thuốc D hoặc X.
(Theo cimsi)
Mới hơn
- LƯƠNG Y NGUYỄN BÁ NHO KHẮC TINH CỦA BỆNH UNG THƯ
- Thầy thuốc đến từ Đề án 1816 hiến máu cứu người bệnh
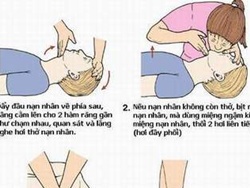
- Cách hô hấp nhân tạo và xoa bóp tim ngoài lồng ngực
- 65 năm chiến sĩ áo trắng
- Chiến thắng nỗi đau
- “Bắt bệnh” cho người chết
- “Giàng y tế” ở A Bung
- “Trái tim Đankô” của thầy thuốc làng HIV/AIDS
- Thần y trong nhà lao Côn Đảo
- Thành công từ ý chí và sự vươn lên không mệt mỏi
- Người bác sĩ giàu lòng nhân ái và sáng tạo
- Ở nơi “hạn hán nụ cười”
- Người Giàng
- “Hoa Đà” trên Cao nguyên đá
- Đông y và các bệnh thường gặp mùa lạnh
- Bệnh gút và điều trị gút trong đông y
- Bệnh nhồi máu cơ tim và bài thuốc chữa từ đông y
- Đông y điều trị rối loạn nhịp tim
- Chữa trĩ bằng Đông y
- Tự chữa bệnh trĩ bằng Đông y
- Đông y trị bệnh đau mắt đỏ
- Chữa trị rối loạn tiền đình theo Đông y
- Đông y trị chứng hoa mắt chóng mặt
- Khí công
- Mai hoa châm