Béo phì trẻ em: Những điều khác với người lớn
Béo phì trẻ em và tác hại
BPTE tăng nhanh: Việt Nam từ niên khóa 1999 - 2000 đến niên khóa 2002 - 2003 (3 năm), trẻ 6 tuổi bị béo phì tăng từ 4,4% lên 10,4 năm, trẻ 7 tuổi tăng từ 1% lên 9,5%; Nhật Bản: trong vòng 11 năm (1968 - 1979) tăng gấp đôi; Canada: 1979 - 2009 ở tuổi thiếu niên tăng từ 15 - 26%; Trung Quốc: với trẻ ở ngoại ô Bắc Kinh trẻ 6 tuổi bị béo phì (BP) 4,9%, từ 9 tuổi trở lên tăng kịch phát, đến 13 tuổi tăng tới 16,2% gấp 3 lần số trẻ béo lúc 6 tuổi.
BPTE ảnh hưởng tới sự sinh trưởng, phát dục: thời gian biết đi bị chậm lại; vì thiếu canxi lại gánh một thân trọng quá lớn, sụn bị tổn thương sinh ra chứng đầu gối lật vào trong hoặc lật ra ngoài, bàn chân bẹt; gây chứng ngưng thở khi ngủ; gây suy giảm khả năng miễn dịch, dễ mắc các bệnh nhiễm khuẩn (hô hấp, tiêu chảy); làm giảm trí nhớ, tư duy, ngôn ngữ, khả năng thao tác. Một nghiên cứu của Trung Quốc (Tiêu Lê-1998) tại 18 trường tiểu học thấy trẻ béo phì có trí lực tổng hợp bị giảm sút so với trẻ cùng trang lứa không bị béo phì.
BPTE dẫn tới trẻ mắc những “bệnh của người lớn”, như: hội chứng rối loạn chuyển hóa, rối loạn lipid máu, xơ vữa mạch động mạch, viêm gan nhiễm mỡ, đề kháng insulin, giảm dung nạp glucose, tăng nguy cơ đái tháo đường týp 2, cao huyết áp, các bất thường đông máu, hội chứng buồng trứng đa nang; có trẻ xuất hiện bệnh tim mạch rất sớm.
BPTE có 4 thời kỳ phát triển: béo khi còn bú sữa, béo lúc nhỏ tuổi, béo tuổi đi học, béo tuổi trưởng thành trong đó có hai thời kỳ đáng chú ý là béo lúc còn bú sữa và giai đoạn sau của thời kỳ trưởng thành. Từ tuần 30 của thai nhi đến hết 1 tuổi là thời kỳ sinh sản nhanh nhất của tế bào mỡ. Nếu cho trẻ dinh dưỡng quá độ càng thúc đẩy tế bào mỡ tăng nhanh và có tính “vĩnh cửu”. Cho nên, béo trong thời kỳ này sẽ dẫn tới béo suốt đời. Đến 10 tuổi tế bào mỡ vẫn tiếp tục tăng nhanh, trở thành những trẻ có cân nặng quá khổ. Nếu trẻ từ 10 - 13 tuổi có cân nặng bình thường thì đến 31 tuổi chỉ có 30% trở thành béo phì (nữ 42%, nam 18%) nhưng nếu ở lứa tuổi này trẻ đã có cân nặng quá khổ thì đến 31 tuổi có 87% trở thành trở thành béo phì (nữ 88%, nam 86%). Juonala theo dõi trong 25 năm thấy chỉ có 15% số trẻ em có cân nặng bình thường trở thành béo phì ở tuổi trưởng thành trong khi đó có 82% số trẻ em béo phì chuyển thành béo phì ở tuổi trưởng thành. Như vậy, có bằng chứng dịch tễ học cho thấy: béo phì ở tuổi trẻ em liên quan đến việc tăng suất độ béo phì ở tuổi trưởng thành.
Bằng chứng dịch tễ học cũng cho thấy BPTE liên quan tới việc tăng suất độ xơ cứng động mạch (huyết áp cao, rối loạn lipid máu, đái tháo đường) ở tuổi trưởng thành (Juonala - 2008).
Ăn uống, dùng thuốc… như thế nào?
Một số tác giả nhận xét trong số thanh thiếu niên bị béo phì, nếu có tích cực làm giảm thân trọng trong một thời gian ngắn (20 tuần), giảm huyết áp, cải thiện rối loạn lipd máu, giảm đề kháng insulin… thì không nhất thiết sẽ bị tăng xơ vữa động mạch ở tuổi trưởng thành. Trong các nghiên cứu can thiệp lên bệnh BPTE, Rocchini AP (1987), Becque MD (1998), Meyer (2006) đều kết luận: BPTE không phải lúc nào cũng làm tăng nguy cơ tim mạch nếu được điều trị tốt. Như vậy, việc điều trị BPTE không những quan trọng với chúng mà còn quan trọng với sức khỏe cộng đồng của người lớn sau này.
Ăn uống luyện tập:
Ở người lớn chiều cao không đổi, đánh giá kết quả điều trị bằng việc giảm thân trọng. Ở tuổi thiếu nhi, mỗi năm trẻ tăng chiều cao 5 - 6cm, giả sử không bị béo phì thì cũng sẽ tăng thêm thân trọng theo sinh lý. Không thể buộc trẻ phải giảm cân hay không tăng cân mà chỉ có thể giảm tốc độ tăng cân một cách thích hợp để dần dần có cơ thể cân đối (giữa thân trọng và chiều cao). Chỉ khối cơ thể (BMI) tính bằng số cân nặng (kg) chia cho bình phương chiều cao (m). BMI có giảm là được.
Trong chế độ ăn trẻ em, cần đảm bảo đủ năng lượng cho trẻ hoạt động (vì trẻ phải học phải chơi) và đủ chất dinh dưỡng cho trẻ phát triển (về thể chất tinh thần) nhưng phải cân đối để trẻ giảm tốc độ tăng cân một cách thích hợp (BMI giảm dần dần, trở về mức cân đối).
Dùng thuốc:
Chỉ trẻ béo phì trên 12 tuổi mới được dùng thuốc giảm cân.
Chỉ dùng thuốc cho trẻ trên 12 tuổi trong các trường hợp: trẻ béo phì có trị số BMI lớn hơn trị số BMI 2 đơn vị so với trị số BMI chuẩn xác định béo phì. Nói dễ hiểu là nếu trẻ mới chớm vào ngưỡng trị số chuẩn thì chưa dùng thuốc ngay. Trẻ béo phì dùng thuốc khi bị một trong tình trạng hay triệu chứng sau: bị kháng insulin, giảm dung nạp glucose, viêm gan nhiễm mỡ, cường androgen buồng trứng, tiền sử gia đình có bệnh đái tháo đường nhồi máu cơ tim đột quỵ sau 12 tháng dùng chế độ ăn luyện tập thích hợp không đáp ứng (theo Dunican KC - 2007).
Chỉ dùng thuốc khi có chỉ định của thầy thuốc, không tự ý.
Thuốc duy nhất được dùng cho trẻ em béo phì từ 12 tuổi trở lên là orlistat. Không được dùng cho trẻ em bất cứ một loại thuốc nào khác dùng cho người lớn (như: phentermin, phendimetrazin, benzphetamin, diethylpropin) vì qua thử nghiệm thấy một số thuốc này không có lợi cho trẻ em về tim mạch.
Oristat gắn kết với enzyme lipase trong dịch tiết dạ dày ruột, ngăn cản sự thủy phân chất béo thành acid tự do (loại hấp thu được), nên làm giảm hấp thu khoảng 30% lượng chất béo ăn vào, từ đó sẽ có hiệu quả giảm được tốc độ tăng cân, giảm huyết áp, giảm cholesterol toàn phần, giảm cholesterol xấu (LDL-C), kiểm soát được insulin huyết, đường huyết, tránh cho trẻ bị các “bệnh của người lớn”.
Oristat có thể gây đầy hơi, không kiểm soát được đại tiện, sẽ giảm dần khi quen dùng nhưng cũng có trẻ không chịu được. Thuốc có biệt dược ali (không kê đơn) và xenical (bán theo đơn). Gần đây nhất (tháng 5/2010), FDA yêu cầu nhà sản xuất phải ghi lên nhãn cảnh báo oristat có thể gây tổn thương gan nặng (dựa vào các nghiên cứu mới nhất). Cần chú ý đến tác dụng phụ mới này.
Rất cần thiết phải dùng chế độ ăn và thuốc cho BPTE nhưng phải đúng cách, đúng lúc không nôn nóng, tùy tiện.
theo SKDS
Mới hơn
- LƯƠNG Y NGUYỄN BÁ NHO KHẮC TINH CỦA BỆNH UNG THƯ
- Thầy thuốc đến từ Đề án 1816 hiến máu cứu người bệnh
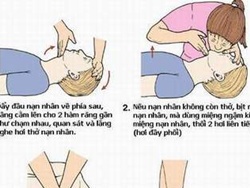
- Cách hô hấp nhân tạo và xoa bóp tim ngoài lồng ngực
- 65 năm chiến sĩ áo trắng
- Chiến thắng nỗi đau
- “Bắt bệnh” cho người chết
- “Giàng y tế” ở A Bung
- “Trái tim Đankô” của thầy thuốc làng HIV/AIDS
- Thần y trong nhà lao Côn Đảo
- Thành công từ ý chí và sự vươn lên không mệt mỏi
- Người bác sĩ giàu lòng nhân ái và sáng tạo
- Ở nơi “hạn hán nụ cười”
- Người Giàng
- “Hoa Đà” trên Cao nguyên đá
- Đông y và các bệnh thường gặp mùa lạnh
- Bệnh gút và điều trị gút trong đông y
- Bệnh nhồi máu cơ tim và bài thuốc chữa từ đông y
- Đông y điều trị rối loạn nhịp tim
- Chữa trĩ bằng Đông y
- Tự chữa bệnh trĩ bằng Đông y
- Đông y trị bệnh đau mắt đỏ
- Chữa trị rối loạn tiền đình theo Đông y
- Đông y trị chứng hoa mắt chóng mặt
- Khí công
- Mai hoa châm
Liên hệ với chúng tôi
Thời tiết hôm nay