Penicilin
Lịch sử: Penicilin được tìm ra năm 1928 và được sử dụng trong lâm sàng lần đầu tiên vào năm 1941. Năm 1941, penicilin G là kháng sinh có hiệu quả cao, thậm chí chống được hầu hết các chủng Staphylococcus aureus. Tuy nhiên, đến năm 1947, phần lớn các các vi khuẩn phân lập được trong bệnh viện đều biểu hiện tính kháng penicilin. Trong một nỗ lực nhằm vào vấn đề này, các penicilin "bán tổng hợp" đã được triển khai. Methicilin, một penicilin ổn định beta-lactamase, được đưa ra thị trường năm 1959. ít lâu sau, nafcilin và oxacilin cũng được đưa ra thị trường. Năm 1961, ampicilin có hiệu quả cao chống lại E.coli, H.influenzae và N.gonorrhea. Ngày nay, một số đáng kể E.coli và H.influenzae đả kháng ampicilin, và ampicilin không còn là liệu pháp hàng đầu chống lại N.gonorrhea nữa.
Carbenicilin được cho phép sử dụng năm 1970 và là một penicillin bán tổng phổ rộng đầu tiên. Thuốc có hoạt tính cao chống lại các vi khuẩn gam âm ở ruột và Pseudomonas aeruginosa. Nhóm penicilin này còn được gọi là các penicilin kháng pseudomonas và được chia theo cấu trúc thành 2 nhóm: Nhóm carboxypennicillin (ticarcillin và carbenicillin) và nhóm acylureidopenicillin (piperacillin và mezlocillin). Nhóm carboxypenicillin có tỷ lệ gây bất thường tiểu cầu và xuất huyết trên lâm sàng cao hơn nhóm acylureidopenicillin.
Cơ chế hoạt động: để đạt được hiệu quả, penicillin phải thấm qua màng tế bào và gắn với các protein gắn penicillin. Các protein gắn penicillin chịu trách nhiệm nhiều bước trong quá trình sinh tổng hợp của màng tế bào và có mặt trong hàng trăm đến hàng nghìn phân tử trên một tế bào vi khuẩn. Các protein gắn penicillin rất khác nhau giữa các chủng vi khuẩn. Các kháng sinh beta-lactam cản trở việc tổng hợp màng tế bào qua trung gian PBP, cuối cùng dẫn đến ly giải tế bào. Sự ly giải diễn ra qua trung gian là các enzym tự ly giải thành tế bào vi khuẩn (ví dụ: các autolysin). Còn chưa rõ mối liên quan giữa các PBP và các autolysin, nhưng có lẽ kháng sinh beta-lactam gây cản trở bằng một chất ức chế autolysin.
Cơ chế kháng: tính kháng với các penicillin có được phần lớn là nhờ sản sinh beta-lactam. Để khắc phục điều này, người ta đã tạo ra một số chất ức chế beta-lactam: acid clavulanic và sulbactam. Các hợp chất này cũng là các phân tử beta-lactam nhưng bản thân chúng ít hoặc không có hoạt tính kháng khuẩn. Chúng làm bất hoạt enzym beta-lactam bằng cách gắn vào vị trí hoạt động của enzym. Trong quá trình đó, chúng bị phá huỷ; vì vậy, chúng còn được gọi là các ức chế "tự sát". Việc bổ sung chất ức chế, như: acid clavulanic hoặc sulbactam, sẽ tái lập hoạt tính của penicillin chống lại vi sinh vật sản sinh beta-lactamase. Tuy nhiên, các cơ chế khác với sản sinh beta-lactam có vẻ là trung gian tạo ra tính kháng của Staph.aureus kháng methicillin.
Đặc điểm phân biệt: sự khác biệt rõ ràng giữa các penicillin bao gồm khác biệt trong phổ hoạt động của chúng. Penicillin trong các muối và các dạng liều khác nhau, ampicillin, và amoxicillin có hoạt tính chống lại các vi khuẩn hiếu khí gram dương và một số vi khuẩn kỵ khí. Các chất này dễ bị beta-lactamase phá huỷ và do đó không có hiệu quả chống tụ cầu và các vi khuẩn kỵ khí sản sinh beta-lactamase. Ampicillin và amoxicillin có hoạt tính chống lại một số vi khuẩn hiếu khí gram âm, nhưng penicillin thì không. Amoxicillin đã thay thế penicillin V làm loại penicillin lý tưởng để phòng viêm nội tâm mạc do sinh khả dụng ưu việt của nó.
Methicillin, nafcillin, mezlocillin, và dicloxacillin là các chất giống hệt nhau ngoại trừ đường dùng của chúng. Chúng có hoạt tính chống lại các vi khuẩn hiếu khí gram âm, nhưng chúng được dành để điều trị nhiễm tụ cầu. Chúng không có hiệu quả chống lại vi khuẩn gram âm.
Carbenicillin, ticarcillin, mezlocillin và piperacillin có hoạt tính rộng chống lại các vi khuẩn hiếu khí gam âm nhưng không có hiệu quả chống tụ cầu. Các penicillin phổ rộng được sử dụng chủ yếu trong điều trị nhiễm khuẩn nghi ngờ hoặc biết chắc là do vi khuẩn hiếu khí gram âm. Để chống lại Pseudomonas aeruginosa, chúng thường được phối hợp với một aminoglycosid. Trong số các penicillin phổ rộng hay các penicillin kháng pseudomonas, hiệu lực tương đối chống lại Pseudomonas là: piperacillin > mezlocillin = ticarcillin > carbenicillin. Trừ carbenicillin, các thuốc này được dùng ngoài đường tiêu hóa.
Phản ứng có hại: các phản ứng có hại của penicillin bao gồm những phản ứng có hại của tất cả các thuốc kháng sinh (như: nhờn thuốc, các phản ứng quá mẫn) cũng như một số phản ứng huyết học và thần kinh. Nhiều, nhưng không phải tất cả các penicillin có liên quan với giảm bạch cầu trung tính và giảm tiểu cầu, và các carboxypenicillin có thể gây rối loạn chức năng tiểu cầu. Khi dùng liều cao cho bệnh nhân rối loạn chức năng thận, penicillin có thể gây ra cơn co giật. Methicillin có liên quan với viêm thận kẽ. Được sử dụng đúng, các penicillin là những thuốc cực kỳ an toàn và hiệu quả.
(Theo cimsi)
Mới hơn
- LƯƠNG Y NGUYỄN BÁ NHO KHẮC TINH CỦA BỆNH UNG THƯ
- Thầy thuốc đến từ Đề án 1816 hiến máu cứu người bệnh
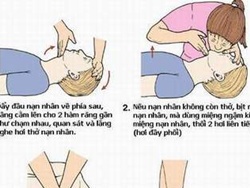
- Cách hô hấp nhân tạo và xoa bóp tim ngoài lồng ngực
- 65 năm chiến sĩ áo trắng
- Chiến thắng nỗi đau
- “Bắt bệnh” cho người chết
- “Giàng y tế” ở A Bung
- “Trái tim Đankô” của thầy thuốc làng HIV/AIDS
- Thần y trong nhà lao Côn Đảo
- Thành công từ ý chí và sự vươn lên không mệt mỏi
- Người bác sĩ giàu lòng nhân ái và sáng tạo
- Ở nơi “hạn hán nụ cười”
- Người Giàng
- “Hoa Đà” trên Cao nguyên đá
- Đông y và các bệnh thường gặp mùa lạnh
- Bệnh gút và điều trị gút trong đông y
- Bệnh nhồi máu cơ tim và bài thuốc chữa từ đông y
- Đông y điều trị rối loạn nhịp tim
- Chữa trĩ bằng Đông y
- Tự chữa bệnh trĩ bằng Đông y
- Đông y trị bệnh đau mắt đỏ
- Chữa trị rối loạn tiền đình theo Đông y
- Đông y trị chứng hoa mắt chóng mặt
- Khí công
- Mai hoa châm