Bệnh Basedow có nguy hiểm?
Basedow là bệnh tự miễn, được đặc trưng bởi cường chức năng tuyến giáp do các kháng thể kích thích tuyến giáp xuất hiện và lưu hành trong máu. Đây là bệnh lý thường gặp trong các bệnh nội tiết, chiếm khoảng 10-30% các bệnh lý tuyến giáp.
Nguyên nhân gây bệnh
Basedow là một bệnh phổ biến trong các bệnh nội khoa nói chung và các bệnh nội tiết nói riêng. Bệnh gặp ở nữ nhiều hơn nam (80%), đặc biệt là phụ nữ trẻ từ 21-30 tuổi. Bệnh liên quan mật thiết đến nồng độ estrogen ở nữ. Có nhiều yếu tố tác động gây bệnh như: yếu tố gen, miễn dịch, môi trường... làm thay đổi tính kháng nguyên và trình diện kháng nguyên lạ trên bề mặt tế bào tuyến giáp kích thích hệ miễn dịch của cơ thể sản xuất ra tự kháng thể hormon TRAb. TRAb gắn vào receptor của hormon TSH tại màng tế bào tuyến giáp kích thích làm tế bào tuyến giáp phát triển về mặt số lượng, tăng cường hoạt động chức năng, tổng hợp và giải phóng nhiều hormon tuyến giáp vào trong máu, gây nên các biểu hiện nhiễm độc giáp và các biểu hiện tự miễn trên lâm sàng.

Siêu âm tuyến giáp.
Biểu hiện của bệnh
Bệnh Basedow thường có biểu hiện của hội chứng cường giáp, với các triệu chứng ăn khỏe, tinh thần bất ổn, nhịp tim nhanh thường xuyên, hơn 90 lần/phút, tiếng tim đập mạnh; huyết áp tăng; xuất hiện bướu cổ lan tỏa; run đầu chi; gầy sút cân mặc dù ăn bình thường hoặc ăn nhiều; mắt lồi; tính tình thất thường, hay cáu gắt hoặc rơi vào trạng thái trầm cảm; rối loạn điều hòa thân nhiệt với biểu hiện da nóng ẩm, có tăng nhẹ nhiệt độ; rối loạn tiêu hóa; rối loạn sinh dục biểu hiện bằng suy giảm ham muốn tình dục, rối loạn kinh nguyệt…
Khi có các dấu hiệu trên, bệnh nhân cần đến bệnh viện chuyên khoa nội tiết để được khám. Tại biện viện, các bác sĩ có các biện pháp cận lâm sàng, giúp chẩn đoán bệnh chính xác hơn. Các chẩn đoán cận lâm sàng được thực hiện ở bệnh viện như: xét nghiệm chẩn đoán hormon; xạ hình tuyến giáp; siêu âm tuyến giáp; siêu âm Doppler mạch tuyến giáp, điện tâm đồ, chụp Xquang, xét nghiệm men gan… Từ các xét nghiệm này, dựa vào chỉ số bất thường, bác sĩ sẽ xác định bạn có mắc bệnh không? Bệnh đang ở giai đoạn nào? Để đưa ra phác đồ điều trị hợp lý, an toàn và hiệu quả.
Đây là bệnh rất nguy hiểm cho hệ tim mạch, nếu không được điều trị hoặc điều trị không đúng cách, bệnh nhân sẽ tử vong trong tình trạng suy tim, suy kiệt và đặc biệt là trong tình trạng cơn bão giáp, một biến chứng rất nặng của bệnh. Khi bị cơn bão giáp, bệnh nhân sẽ sốt cao 40-41oC, tinh thần hoảng loạn, lo lắng hoặc kích thích dữ dội, tim đập rất nhanh…
Điều trị bệnh như thế nào?
Trên thế giới hiện áp dụng 3 biện pháp điều trị bệnh Baseodw là điều trị nội khoa, xạ trị và phẫu thuật cắt gần toàn bộ tuyến giáp. Tuy nhiên ở Việt Nam người ta ưu tiên sử dụng biện pháp điều trị nội khoa. Có nhiều lý do khiến các chuyên gia nội tiết khuyến cáo sử dụng biện pháp điều trị này như: tỷ lệ lui bệnh cao, ít gây suy giáp trường diễn, ít ảnh hưởng đến sự phát triển về thể chất, trí tuệ so với điều trị xạ hoặc phẫu thuật.
Điều trị nội khoa: đây là biện pháp điều trị được ưu tiên hàng đầu, được chỉ định khi bệnh mới phát hiện, tuyến giáp to vừa, không có nhân Basedow, chưa có biến chứng, bệnh nhân có điều kiện điều trị lâu dài theo dõi bệnh.
Hiện có 3 loại thuốc kháng giáp được sử dụng trong điều trị nội khoa là methimazole, carbimazole và PTU. Trong máu, carbimazole được chuyển hóa thành MMI, vì thế trên thực tế có thể coi có 2 loại thuốc kháng giáp cơ bản là MMI và PTU.
Nhiều nghiên cứu đã chứng minh PTU độc hơn và không tiện lợi sử dụng hơn so với MMI. Vì thế FDA đã khuyến cáo không sử dụng PTU trong điều trị ban đầu cho bệnh nhân Basedow.
Hầu hết các trường hợp trở về bình giáp sau 1-2 tháng điều trị, tỷ lệ lui bệnh hoàn toàn đạt 60-70% sau 12-18 tháng điều trị. Thuốc kháng giáp có tác dụng ức chế enzyme TPO, vì thế ức chế tất cả các giai đoạn trong quá trình tổng hợp hormon tuyến giáp. Ngoài ra thuốc kháng giáp còn có tác dụng ức chế miễn dịch, ức chế hoạt động của tế bào tại tuyến giáp, làm giảm sản xuất các tự kháng thể. Tuy nhiên thuốc kháng giáp không ức chế được hoàn toàn căn nguyên tự miễn. Vì thế tỷ lệ tái phát bệnh sau khi ngừng thuốc khá cao tới 50-60% sau ngừng thuốc 1 năm.
Có nhiều yếu tố ảnh hưởng đến kết quả điều trị và tái phát sau khi ngừng thuốc như: nồng độ TRAb lúc chẩn đoán, lúc kết thúc điều trị, mức độ bệnh, nồng độ T3, T4 lúc chẩn đoán, thể tích tuyến giáp, các biểu hiện tự miễn trên lâm sàng (tiếng thổi tại tuyến lúc chẩn đoán, các biểu hiện về mắt, phù niêm), thời gian điều trị, sự tuân thủ của người bệnh…
Điều trị bằng phóng xạ trị Iod 131: mục đích điều trị bệnh Basedow bằng Iod 131 là làm cho bướu tuyến giáp nhỏ lại, đưa chức năng tuyến giáp từ cường năng về bình thường (bình giáp). Biện pháp này được thực hiện sau khi điều trị nội khoa bằng thuốc kháng giáp trạng tổng hợp không khỏi, tái phát hoặc không thể điều trị tiếp do dị ứng thuốc, viêm gan, giảm bạch cầu…; bệnh nhân có chẩn đoán xác định là Basedow mà không đồng ý phẫu thuật, không có chỉ định điều trị phẫu thuật hoặc tái phát sau phẫu thuật. Đối với trẻ em trên 10 tuổi Iod 131 là liệu pháp có hiệu quả, tương đối an toàn để điều trị đầu tiên hoặc thay thế cho phương pháp nội khoa.
Chỉ định: đối với bệnh nhân trên 30 tuổi; bệnh tái phát nhiều lần mà không phẫu thuật được; người lớn tuổi, không có điều kiện điều trị nội khoa lâu dài và khó khăn trong theo dõi; bệnh nhân có chống chỉ định với phẫu thuật (suy tim, tâm thần).
Chống chỉ định: Biện pháp điều trị này không được áp dụng cho các trường hợp: trẻ em, phụ nữ có thai hoặc đang cho con bú; bệnh nhân có tình trạng nhiễm độc nặng, có nguy cơ xảy ra cơn bão giáp; bướu tuyến giáp quá lớn có biểu hiện chèn ép gây nuốt nghẹn, sặc, khó thở thì nên chỉ định điều trị phẫu thuật; bệnh nhân nhiễm độc giáp không do cường giáp và cường giáp thứ phát; bướu có độ tập trung iod thấp; có nghi ngờ ung thư tuyến giáp.

Bướu cổ - một trong những biểu hiện của bệnh basedow.
Điều trị Basedow bằng iod 131 đạt hiệu quả tối đa sau 8 đến 10 tuần. Nếu bướu tuyến giáp nhỏ lại, chức năng tuyến giáp trở về bình thường, thì không cần xử trí gì thêm. Bệnh nhân cần tái khám theo dõi định kỳ 6 tháng -1 năm/lần. Nếu bệnh nhân bị nhược giáp sau khi điều trị bằng iod 131 thì cần phải bổ sung hormon tuyến giáp thay thế. Sau khi điều trị xong liệu trình mà bệnh nhân vẫn còn tình trạng cường giáp (bướu còn to, mức độ cường năng vừa hoặc nặng), có chỉ định điều trị lần hai sau 3 - 6 tháng. Trường hợp bướu đã nhỏ nhiều, mức độ cường năng còn nhẹ cần phải cân nhắc theo dõi thêm.
Phương pháp này chống chỉ định ở phụ nữ có thai, cho con bú vì trong quá trình điều trị gây suy giáp ở trẻ sơ sinh. Khi mang thai 3 tháng đầu, dùng PTU liều tối thiểu vì thuốc qua rau thai ít hơn thiamazol. Lưu ý, trong suốt quá trình mang thai phải dùng liều thấp nhất thiamazol để duy trì T4 ở mức giới hạn trên bình thường, theo dõi để điều chỉnh liều thuốc kháng giáp. Với phụ nữ đang cho con bú cũng nên dùng PTU vì ít qua sữa mẹ, không nên dùng thiamazol.
Ngoại khoa: phương pháp này chỉ được lựa chọn khi bệnh đã được điều trị bằng thuốc ít nhất 4 - 6 tháng mà không duy trì được bình giáp khi ngừng thuốc; tình trạng cường giáp tuy ổn định nhưng bướu giáp không nhỏ lại; bướu giáp to gây mất thẩm mỹ, có các biểu hiện chèn ép gây khó thở hoặc ảnh hưởng xấu đến thẩm mỹ; Basedow ở trẻ em điều trị bằng nội khoa không kết quả; người bệnh không có điều kiện điều trị nội khoa… Với những bệnh nhân bị Basedow nặng có những rối loạn bệnh lý không hồi phục trong cơ quan nội tạng, đặc biệt hệ tim mạch thì không được dùng phương pháp phẫu thuật.
Nguyên tắc là cắt bỏ gần toàn bộ tuyến, chỉ để lại một phần nhỏ khoảng 3-6gr để duy trì chức năng tạo hormon bình thường.
Đề phòng cơn nhiễm độc giáp kịch phát có thể xảy ra sau khi mổ, chỉ được tiến hành phẫu thuật khi bệnh nhân đã bình giáp. Mặt khác để chống chảy máu, làm cho tuyến giáp chắc lại, phần nào ngăn chặn cơn nhiễm độc giáp kịch phát xảy ra, 2-3 tuần trước khi mổ cho điều trị phối hợp các thuốc có iod. Khi có giảm chức năng vỏ thượng thận 2-3 tuần trước khi phẫu thuật cho prednisolon. Bệnh nhân sau mổ cần được theo dõi ngoại trú 2 năm liền, khám định kỳ 3-6 tháng/lần.
Các biến chứng sau mổ có thể gặp là: suy chức năng tuyến giáp; bệnh tái phát trở lại; bệnh não sau nhiễm độc hormon giáp hay gặp ở nam giới; cơn nhiễm độc hormon giáp kịch phát; liệt dây thần kinh quặt ngược, têtani, chảy máu sau mổ.
Ngoài ra, sau mổ, bệnh nhân có thể gặp phải các biến chứng ngoài mong muốn khác như: khàn tiếng, hạ calci máu, nhiễm trùng vết mổ... Nhưng ngày nay với sự tiến bộ vượt bậc của y học và kỹ thuật mổ, tỷ lệ biến chứng trong các ca mổ tuyến giáp còn rất thấp, dưới 1%.
Theo SKDS
Mới hơn
- LƯƠNG Y NGUYỄN BÁ NHO KHẮC TINH CỦA BỆNH UNG THƯ
- Thầy thuốc đến từ Đề án 1816 hiến máu cứu người bệnh
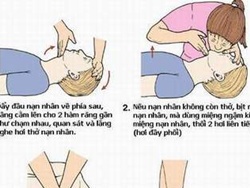
- Cách hô hấp nhân tạo và xoa bóp tim ngoài lồng ngực
- 65 năm chiến sĩ áo trắng
- Chiến thắng nỗi đau
- “Bắt bệnh” cho người chết
- “Giàng y tế” ở A Bung
- “Trái tim Đankô” của thầy thuốc làng HIV/AIDS
- Thần y trong nhà lao Côn Đảo
- Thành công từ ý chí và sự vươn lên không mệt mỏi
- Người bác sĩ giàu lòng nhân ái và sáng tạo
- Ở nơi “hạn hán nụ cười”
- Người Giàng
- “Hoa Đà” trên Cao nguyên đá
- Đông y và các bệnh thường gặp mùa lạnh
- Bệnh gút và điều trị gút trong đông y
- Bệnh nhồi máu cơ tim và bài thuốc chữa từ đông y
- Đông y điều trị rối loạn nhịp tim
- Chữa trĩ bằng Đông y
- Tự chữa bệnh trĩ bằng Đông y
- Đông y trị bệnh đau mắt đỏ
- Chữa trị rối loạn tiền đình theo Đông y
- Đông y trị chứng hoa mắt chóng mặt
- Khí công
- Mai hoa châm