Tổng quan về ung thư bạch cầu
 Ung thư bạch cầu
Ung thư bạch cầu
Bạch cầu là một trong ba loại tế bào của máu: hồng cầu, bạch cầu và tiểu bào. Hồng cầu chứa huyết cầu tố, mang dưỡng khí nuôi các cơ quan bộ phận. Bạch cầu có nhiệm vụ chống lại các chất lạ như vi sinh vật, hóa chất xâm nhập cơ thể và tạo ra kháng thể. Tiểu cầu giúp máu đóng cục, tránh xuất huyết ở vết thương.
Bạch cầu (màu trắng)
Tế bào máu được tạo ra từ các tế bào gốc đa hiệu (pluripotent stem cells) ở tủy xương. Nơi đây, tế bào máu lớn lên cho đến khi trưởng thành thì chuyển sang dòng máu.
Phần dung dịch lỏng của máu là huyết tương, có các hóa chất hòa tan như đạm, tùy theo tốc độ tiến triển tình trạng nặng nhẹ của bệnh. Trường hợp cấp tính, xuất hiện nhiều tế bào máu chưa trưởng thành và vô dụng ở tủy xương và máu. Bệnh nhân bị thiếu máu vì hồng cầu thấp; dễ xuất huyết vì thiếu tiểu cầu; dễ mắc bệnh nhiễm vì khả năng tự vệ giảm. Do đó bệnh trở nên trầm trọng rất nhanh. Trong mãn tính, dấu hiệu xảy ra hormone, khoáng, vitamins, kháng thể.
Ung thư bạch cầu (thường được gọi là “ung thư máu”) là bệnh trong đó tủy và hệ bạch huyết bị rối loạn và tạo ra những bạch cầu ác tính. Chúng tăng sinh ngoài tầm kiểm soát và nhu cầu của cơ thể, lấn át các tế bào khác trong máu khiến cho máu không hoàn thành được các nhiệm vụ thường lệ.
| Bình thường, các tế bào này tăng sinh theo nhu cầu của cơ thể. Khi già yếu, chúng tự hủy và được thay thế bằng những tế bào mới trẻ trung, nhiều sinh lực. |
Bệnh có cả ở súc vật như mèo, heo, trâu bò và dĩ nhiên ở người. Với người, bệnh xuất hiện ở bất cứ tuổi nào. Nam giới bị ung thư máu nhiều hơn nữ giới.
Ung thư có thể là mãn tính hoặc cấp tính, chậm hơn, bệnh nhân có đủ thời gian tạo ra tế bào máu trưởng thành nhưng có thể chuyển sang tình trạng cấp tính. Ung thư bạch cầu mãn tính nhiều hơn cấp tính và thường thấy ở người ngoài 67 tuổi. Trẻ em dưới 19 tuổi thường hay bị ung thư máu cấp tính lympho bào.
Ung thư cũng được chia loại tùy theo bạch cầu hiểm ác được tạo ra từ hệ bạch huyết hoặc từ tủy xương.
Nguyên nhân
Nguyên nhân đích thực của bệnh chưa được biết rõ, nhưng một số rủi ro có thể gây ra bệnh. Đó là:
- Tiếp xúc với các nguồn phóng xạ, như trường hợp các nạn nhân bom nguyên tử ở Nhật vào cuối Thế Chiến II, vụ tai nạn nổ lò nguyên tử Chernobyl (Ukraine) năm 1986 hoặc ở bệnh nhân tiếp nhận xạ trị.
- Bệnh nhân ung thư được điều trị bằng dược phẩm.
- Làm việc trong môi trường có nhiều hóa chất như benzene, formaldehyde.
- Một số bệnh do thay đổi gene như hội chứng Down, do virus hoặc vài bệnh về máu.
Dấu hiệu
Dấu hiệu của bệnh thay đổi tùy theo số lượng bạch cầu trong máu và tùy theo nơi mà các bạch cầu ác tính tụ tập. Các dấu hiệu này cũng không tiêu biểu cho ung thư bạch cầu. Sau đây là các dấu hiệu thường thấy:
- Nóng sốt,
- Đổ mổ hôi ban đêm,
- Dấu hiệu thần kinh như nhức đầu,
- Mệt mỏi, suy yếu
- Xuống cân,
- Dễ dàng mắc các bệnh truyền nhiễm vì khả năng miễn dịch suy yếu,
- Xuất huyết dễ dàng vì thiếu tiểu cầu,
- Sưng và chẩy máu nướu răng, da dễ bị bầm tím,
- Đau nhức xương, khớp,
- Bụng chướng, gan, lách sưng, đau vì chứa nhiều bạch cầu ung thư,
- Nổi hạch ở cổ, nách…
Nếu không được điều trị, ung thu cấp tính đưa tới tử vong rất mau. Ung thư mãn tính có thể không có dấu hiệu, khó chẩn đoán, dễ tử vong vì bội nhiễm các loại vi khuẩn. Đôi khi bệnh được khám phá tình cờ trong khi khám sức khỏe tổng quát.
Chẩn đoán bệnh
Để xác định bệnh, bác sĩ sẽ thực hiện các bước như sau:
- Khám tổng quát cơ thể, tìm coi gan, lách, hạch có sưng;
- Thử nghiệm đếm số tế bào máu và số lượng huyết cầu tố, các chức năng của gan, thận;
- Xét nghiệm tế bào tủy xương và nước tủy,
- Chụp hình X-quang cơ thể.
Điều trị
Bệnh cần được các bác sĩ chuyên môn nhiều ngành như huyết học, u bướu hóa xạ trị chăm sóc, điều trị. Mục đích điều trị là đưa bệnh tới tình trạng không còn triệu chứng, bệnh nhân bình phục với tế bào máu và tủy xương lành mạnh như trước. Phương thức điều trị tùy thuộc vào một số yếu tố như loại ung thư, giai đoạn bệnh, tuổi tác và tình trạng sức khỏe của bệnh nhân.
 Các phương pháp trị liệu gồm có:
Các phương pháp trị liệu gồm có:
a. Hóa trị (Chemotherapy)
Hóa trị dùng các dược phẩm khác nhau bằng cách uống, chích vào tĩnh mạch hoặc vào tủy xương để tiêu diệt tế bào ung thư. Hóa trị rất công hiệu và được áp dụng cho đa số bệnh nhân. Có nhiều loại thuốc và người bệnh có thể chỉ uống một thứ hoặc phối hợp hai ba thuốc.
Tuy nhiên, hóa trị cũng ảnh hưởng tới các tế bào bình thường và gây ra một số tác dụng phụ như rụng tóc, lở môi miệng, nôn mửa, tiêu chẩy, ăn mất ngon, rối loạn kinh nguyệt, rối loạn sinh sản.
b. Xạ trị (Radiation therapy)
Với một máy phát xạ lớn, các tia phóng xạ được đưa vào các bộ phận có nhiều bạch cầu ung thư tụ tập, như lá lách, não bộ để tiêu diệt chúng. Tác dụng phụ gồm có: mệt mỏi, viêm đau nơi da nhận tia xạ.
c. Sinh trị liệu (Biological Therapy)
Còn gọi là miễn dịch trị liệu, sinh trị liệu sử dụng kháng thể để hủy hoại tế bào ung thư. Kháng thể là những chất đạm đặc biệt được cơ thể sản xuất khi có một vật lạ xâm nhập. Kháng thể này sẽ phát hiện và tiêu diệt các vật lạ đó khi chúng trở lại cơ thể.
Sinh trị liệu được thực hiện qua hai phương thức:
1. Gây miễn dịch để kích thích, huấn luyện hệ miễn dịch nhận diện và tiêu diệt tế bào ung thư
2. Cho bệnh nhân dùng các kháng thể đặc biệt được sản xuất trong phòng thí nghiệm để trị ung thư.
d. Ghép tế bào gốc (Stem Cell Transplant)
Ghép tủy là lấy tủy xương (thường là ở xương hông) có tế bào gốc của một người cho khỏe mạnh rồi đưa vào người bệnh với mục đích tái tạo tế bào máu và hệ thống miễn dịch. Tế bào gốc từ máu, cuống rốn thai nhi và nhau thai cũng được dùng để điều trị một vài loại ung thư máu.
Trong bệnh ung thư bạch cầu, tế bào gốc của tủy trở thành bệnh hoạn, sản xuất ra quá nhiều bạch cầu non yếu nhưng độc ác, gây trở ngại cho sự tăng sinh của tế bào bình thường ở máu.
| Chúng cũng xâm nhập vào các bộ phận khác của cơ thể và gây nhiều rối loạn khác. Để tiêu hủy các tế bào bất thường này, cần dùng một số lượng khá lớn hóa chất hoặc phóng xạ. Các chất này cũng tác hại lên các tế bào lành mạnh trong máu và tủy. |
Ghép tủy không hoàn toàn bảo đảm tránh được sự tái phát của ung thư nhưng có thể tăng khả năng trị bệnh và kéo dài đời sống người bệnh.
Phòng ngừa
Một số bệnh ung thư có thể phòng ngừa bằng cách giảm thiểu tiếp xúc với rủi ro gây ung thư (như tránh khói thuốc lá), bằng nếp sống lành mạnh (không hút thuốc lá, uống nhiều rượu…), bằng dinh dưỡng đầy đủ hợp lý. Riêng với ung thư bạch cầu thì không có các rủi ro rõ rệt để phòng tránh.
Vì vậy người thường xuyên tiếp xúc với phóng xạ, hóa chất độc mà có những dấu hiệu bệnh bất thường đều nên đi kiểm tra sức khỏe theo định kỳ để sớm khám phá ra bệnh.
Ghép Tế Bào Gốc.
Vào giữa thế kỷ thứ 19, các khoa học gia người Ý đã gợi ý rằng tủy xương là nguồn gốc của tế báo máu nhờ có một hóa chất nào đó trong tủy. Tới đầu thế kỷ 20, nhiều nhà nghiên cứu chứng minh là một số tế bào ở tủy tạo ra tế bào máu. Họ gọi các tế bào này là “tế bào gốc”-stem cells. Kết quả nhiều nghiên cứu kế tiếp đã xác định dữ kiện này.
Tế bào gốc có trong tủy xương và máu. Tủy là lớp mô bào xốp nằm giữa các khoảng trống của xương. Ở trẻ sơ sinh, tất cả xương đều có tủy hoạt động mạnh. Tới tuổi tráng niên, tủy ở xương tay chân ngưng hoạt động trong khi đó tủy ở các xương sọ, hông, sườn, ức, cột sống vẫn tiếp tục sản xuất tế bào gốc.
| Vì máu và tủy đều chứa nhiều tế bào gốc cho nên có nhiều đề nghị các chữ “ghép tế bào gốc -stem cells transplantation” để thay thế cho “ghép tủy xương-bone marrow transplantation”. |
Đặc tính của các tế bào gốc là có thể tự sinh ra tế bào khác y hệt như mình và tạo ra các tế bào trưởng thành như hồng cầu, bạch huyết cầu, tiểu cầu.
Ngoài tủy xương, tế bào gốc còn có trong dòng máu lưu thông hoặc máu từ cuống rốn thai nhi, nhau thai.. Ở tủy xương, cứ khoảng 100,000 tế bào máu thì có một tế bào gốc, trong khi đó số lượng tế bào gốc ở máu chỉ bằng 1/100 ở tủy.
Khái niệm ghép tủy để trị bệnh được khảo sát một cách khoa học vào cuối thế chiến II khi có nhiều nạn nhân bị hoại tủy do tiếp cận với phóng xạ, đặc biệt là sau vụ nổ bom nguyên tử ở Nhật.
Kỹ thuật ghép tủy xương được thực hiện thành công vào năm 1968 để điều trị các bệnh ung thư bạch cầu, thiếu máu vô sinh (aplastic anemia), u ác tính các hạch bạch huyết như bệnh Hodgkin, rối loạn miễn dịch và vài loại u như ung thư noãn sào, vú.
Trong ghép tủy, các tế bào bệnh hoạn của tủy bị tiêu diệt và tế bào gốc lành mạnh được truyền vào máu, tập trung vào ổ xương và bắt đầu sinh ra tế bào máu bình thường cũng như thiết lập một hệ miễn dịch mới.
Ghép tế bào gốc cứu sống nhiều người và chỉ thực hiện được khi có người cho thích hợp. Điều này không dễ dàng, vì để phương thức thành công, tế bào đôi bên phải hầu như 100% tương xứng. Chỉ dưới 30% bệnh nhân cần ghép tế bào mầm có thể tìm được tương xứng ở thân nhân.
| Nếu người nhận và người cho là sanh đôi đồng nhất (identical twins), do một trứng được thụ tinh rồi phân chia tạo ra hai thai nhi, thì mọi sự êm đẹp, không có phản ứng khước từ (reject). |
Ngược lại khi người cho và người nhận không là sinh đôi đồng nhất thì cần phải tìm một người cho có loại tế bào gần tương tự như tế bào người nhận. Đây là việc làm khá khó khăn, tốn nhiều thời gian để có đối tác tương ứng.
Nhu cầu của bệnh nhân cần được ghép tế bào gốc rất cao mà kiếm được hai loại tế bào tương xứng giữa người cho và người nhận rất khó khăn. Vì thế nhiều tổ chức bất vụ lợi quốc tế đã đứng ra để ghi danh những vị tình nguyện hiến tủy hoặc tế bào mầm trong máu. Mỗi vị ghi danh là một niềm hy vọng cho những bệnh nhân khao khát chờ đợi được cứu sống. Hiện nay danh sách có khoảng hơn 10 triệu người trên thế giới sẵn sàng dâng hiến.
Hiến tủy được thực hiện tại cơ sở y tế với đầy đủ phương tiện, sau nhiều sửa soạn chu đáo cho nên rất an toàn. Mọi người từ 18 tới 60 tuổi, có sức khỏe tốt và hội đủ một số tiêu chuẩn y tế đều có thể ghi danh.
Kết luận
Mỗi ngày có khoảng 6000 người bị ung thư bạch cầu, u lympho bào mòn mỏi có được ân nhân tương xứng để nhận lãnh tế bào gốc trong tủy, trong máu để tránh khỏi lưỡi hái tử thần.
Xin hãy mở rộng lượng từ tâm.
Mới hơn
- LƯƠNG Y NGUYỄN BÁ NHO KHẮC TINH CỦA BỆNH UNG THƯ
- Thầy thuốc đến từ Đề án 1816 hiến máu cứu người bệnh
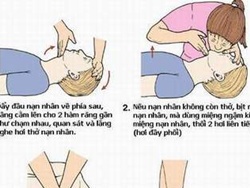
- Cách hô hấp nhân tạo và xoa bóp tim ngoài lồng ngực
- 65 năm chiến sĩ áo trắng
- Chiến thắng nỗi đau
- “Bắt bệnh” cho người chết
- “Giàng y tế” ở A Bung
- “Trái tim Đankô” của thầy thuốc làng HIV/AIDS
- Thần y trong nhà lao Côn Đảo
- Thành công từ ý chí và sự vươn lên không mệt mỏi
- Người bác sĩ giàu lòng nhân ái và sáng tạo
- Ở nơi “hạn hán nụ cười”
- Người Giàng
- “Hoa Đà” trên Cao nguyên đá
- Đông y và các bệnh thường gặp mùa lạnh
- Bệnh gút và điều trị gút trong đông y
- Bệnh nhồi máu cơ tim và bài thuốc chữa từ đông y
- Đông y điều trị rối loạn nhịp tim
- Chữa trĩ bằng Đông y
- Tự chữa bệnh trĩ bằng Đông y
- Đông y trị bệnh đau mắt đỏ
- Chữa trị rối loạn tiền đình theo Đông y
- Đông y trị chứng hoa mắt chóng mặt
- Khí công
- Mai hoa châm